La segunda vida de los ojos
-
La Universidad Complutense de Madrid lidera el desarrollo de una retina artificial que permitirá curar la DMAE.
-
Esta enfermedad afecta a más de 196 millones de personas.
La Degeneración Macular Asociada a la Edad (DMAE) es una enfermedad irreversible que ocasiona la pérdida de visión y está asociada con el envejecimiento. La Universidad Complutense de Madrid actualmente está liderando un equipo que ha creado una retina artificial, la cual podría implantarse en el ojo del paciente y sería capaz de contrarrestar la pérdida de visión ocasionada por la enfermedad.
La DMAE destruye progresivamente la visión central y la nitidez que percibe el ojo humano; por tanto una persona con esta enfermedad puede llegar a tener problemas en momentos cotidianos de su día a día. Es una enfermedad que no causa dolor, pero sí degenera la mácula, la parte del ojo que nos permite percibir los pequeños detalles de las cosas. En algunos casos la enfermedad destruye la mácula de forma tan lenta y progresiva que, en muchos casos, el paciente ni siquiera llega a percatarse de que la está sufriendo; sin embargo, en otros pacientes, puede afectar a la visión con gran rapidez, llegando a producir incluso la ceguera de ambos ojos.
Puede que el nombre de esta enfermedad sea poco reconocido, pero afecta a más de 196 millones de personas en todo el mundo, por lo que desarrollar una forma de solucionarla sería un gran avance en la medicina ocular mundial.
La creación de esta retina artificial contrarrestaría la perdida de visión causada por la DMAE. Miguel Á. RIte
La UCM: líder de la investigación
Por esta razón, el nuevo descubrimiento por parte de la investigación liderada por la Universidad Complutense es una luz de esperanza ante una enfermedad que hasta ahora era prácticamente incurable. El proceso no es sencillo, pero Fivos Panetsos, director del Grupo de Neuro-computación y Neuro-robótica de la UCM y miembro del Instituto de Investigaciones Sanitarias del Hospital Clínico San Carlos de Madrid (IdISSC), lo explica de una forma sencilla de la siguiente manera: La retina artificial diseñada es una terapia celular para la reconstrucción de la retina dañada mediante el implante de células sanas en el ojo del paciente. Esto significa que la forma de curar el ojo, es con el uso de células artificiales que se añaden sobre biofilms de fibroína de seda, que es un material que no daña el tejido humano, y recubiertas por un gel para protegerlas durante la operación, pero que va desapareciendo hasta que el ojo se acostumbra a las nuevas células.
Panetsos añade que para que haya una buena simbiosis entre las células artificiales y las naturales del ojo la retina trasplantada contiene, además, células mesenquimales que funcionan como productores de moléculas neuroprotectoras y neuroreparadoras, que son un tipo de células madre con un alto poder de auto renovación y que se obtienen de diferentes tejidos humanos.
El trabajo de la retina artificial
El proyecto, liderado por la UCM y el IdISSC, marcará un antes y un después en la lucha contra la DMAE. Fivos Panetsos, director del Grupo de Investigación en Neuro-computación y Neuro-robótica de la Universidad Complutense de Madrid y miembro del Grupo de Innovación del Instituto para la Investigación Sanitaria del Hospital Clínico San Carlos de Madrid, ha disipado ciertas dudas acerca de esta retina artificial y su influencia en la enfermedad. Se estiman 290 millones de afectados para el año 2040, afirma Panetsos.
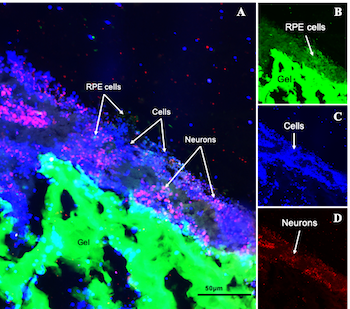
Imagen de la retina biohíbrida. F. Panetsos.
El equipo de Madrid de este proyecto lo compone el grupo ya mencionado de la UCM junto con el Centro de Tecnología Biomédica de la UPM, con el Prof. Guinea, con Slik Biomed (empresa tecnológica spin off de la UPM) y el Servicio de Oftalmología del Hospital de la Paz con el Prof. Armadá. Todos están integrados en el Neurocentro-CM, y están financiados por la Comunidad de Madrid.
El proceso que se llevó a cabo en este proyecto según Panetsos fue el siguiente: Primero, hemos formado un consorcio de Grupos de Investigación con una larga experiencia en el sistema visual, en la neuro-protección, la neuro-reparación y la terapia celular, así como en la fabricación de biomateriales avanzados de fibroína de seda y su uso para la reparación de tejidos humanos. Segundo, hemos diseñado unas retinas biohíbridas muy similares a las naturales, constituidas por una combinación de células y materiales avanzados a base de seda, que se puedan implantar en el ojo del paciente y hacer la función de la retina degenerada. Y tercero, hemos desarrollado un primer prototipo de esta retina y lo hemos probado in vitro.
Las principales dificultades a la hora de desarrollar una retina artificial fue, en primer lugar, dar con un con unas propiedades estructurales, mecánicas y moleculares muy similares a las del ojo humano y la segunda: la dificultad de mantener vivas y funcionales las células sobre los biomateriales durante tiempos largos, dada la sensibilidad y delicadeza de las células de la retina que se emplean. La retina artificial que hemos diseñado tiene una estructura similar a la del ojo humano: una primera capa semirrígida hecha de seda, sobre la cual se cultivan células del epitelio pigmentario y, por encima de ellas, otras capas de células, esta vez neuronales. El conjunto está unificado mediante hidrogeles de fibroína de seda enriquecidos con células de soporte.

Esta dolencia afecta sobre todo la capacidad de lectura o de distinguir detalles finos. Miguel Á. Rite
Con los datos, no había buenos augurios para la gente que padecía DMAE, aunque ahora, con el desarrollo de la retina artificial, esto parece cambiar: Nuestros resultados son prometedores. Nuestra retina artificial podrá ser un producto terapéutico muy eficaz, ya que el material que empleamos mejora de la adhesión y supervivencia de las células empleadas, haciendo viable el reemplazamiento de la retina dañada. Esta tecnología nos permitiría restaurar la visión en estadios avanzados de la DMAE, pero también de otras patologías degenerativas de la retina.
La edad, el tabaco o la alimentación afectan al riesgo de padecer DMAE
Entre los factores que pueden influir a la hora de desarrollar esta enfermedad, a parte de la edad, que es el factor principal también hay otras causas. Por ejemplo, los expertos aseguran que la obesidad o fumar pueden aumentar el riesgo de padecerla. También la genética, según estudios realizados en Estados Unidos una persona afroamericana tiene menos posibilidades de perder visión que una persona blanca; las mujeres también tienen más posibilidades de tener DMAE que los hombres.
La retina artificial desarrollada por el equipo que lidera la UCM pretende eliminar todos esos factores y devolver la visión a sus pacientes. Hay que destacar, además, que existen dos tipos de DMAE: la húmeda y la seca. La forma seca, mucho más común, consiste en la degeneración de las células de la mácula; la húmeda se produce cuando los vasos sanguíneos crecen detrás de la mácula. Estos vasos sanguíneos pueden gotear sangre y líquido y mover la mácula de su posición, generando un rápido deterioro de la mácula. Estas son las causas más extendidas, pero la realidad es que estas pueden ser muy distintas en función del paciente.
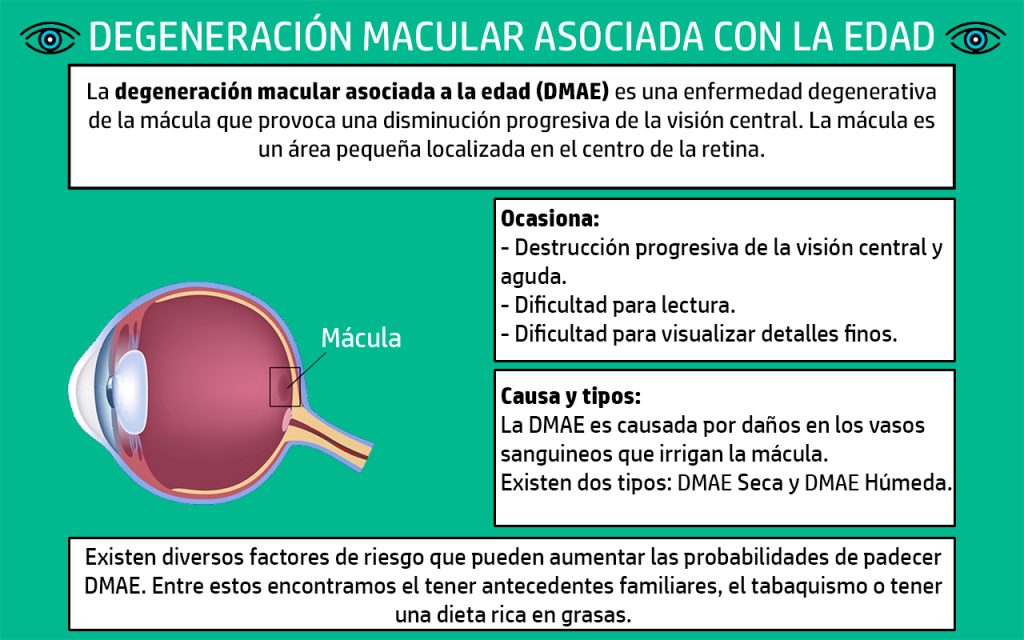
Infografía DMAE.
Esta patología oftalmológica irreversible es la causa más frecuente de pérdida de visión en los países desarrollados entre los pacientes mayores de 50 años. La DMAE afecta a unas 700.000 personas en España (el 1,5 % de la población actual) y es de las patologías asociadas a la ceguera que más crecerán en los próximos años. Si se considera solo la población mayor de 50 años (población con mayor probabilidad de padecer DMAE), la prevalencia es del 5,3 %. La DMAE representa en la actualidad la primera causa de ceguera en los países desarrollados. En España, la prevalencia de la enfermedad es del 13% en mayores de 65 años, mientras que en los mayores de 75 tiene una gran prevalencia, llegando a alcanzar el 30%, y estando infradiagnosticada.
La visión central, la gran afectada
La DMAE no se puede prevenir porque, en gran medida, va unida al proceso natural de envejecimiento y a la genética. Sin embargo, sí que está en manos de cada paciente prestar atención a los antecedentes familiares e incidir en los factores de riesgo ambientales como no fumar, seguir una dieta equilibrada y rica en antioxidantes y ácidos grasos omega 3, evitar el sedentarismo, protegerse del sol…
Por otro lado, son fundamentales las revisiones oculares periódicas, sobre todo a partir de los 50 años, para detectar precozmente la enfermedad, ya que al inicio puede dar pocos síntomas.
Las personas con DMAE van perdiendo progresivamente la visión central y de detalle, reduciéndose su nitidez y pudiendo ver borroso o nublado en medio del campo visual. Esto origina dificultades para reconocer rostros, leer, escribir, conducir, coser o realizar diferentes tareas de precisión. No obstante, permite mantener cierta autonomía a la hora de manejarse por casa o por la calle, ya que la visión periférica se conserva.
Otros síntomas característicos de la DMAE pueden ser la distorsión de imágenes, la percepción de una mancha negra fija en medio del campo visual, la alteración del tamaño de los objetos, al igual que la profundidad, y la dificultad para distinguir los colores.
Hay que tener en cuenta que la DMAE es una enfermedad generalmente bilateral, es decir, afecta a los dos ojos, aunque puede hacerlo de manera asimétrica. Cuando se trata de la forma húmeda de la patología, su avance es mucho más rápido y puede manifestarse en apenas días o semanas. Por ello es tan importante el desarrollo de la retina artificial, su implante, eso sí, precisaría, según Panetsos el uso de fármacos antiinflamatorios, anti-VEGF, inmunosupresores, etc., que ayuden a limitar la severidad de la lesión, rebajen la inflamación y eviten el rechazo del implante. La misma retina artificial incluye moléculas y células que ayuden a conseguir estos objetivos.
Dos tipos de DMAE
La DMAE húmeda puede tratarse eficazmente gracias al desarrollo de nuevos fármacos antiangiogénicos, que se inyectan en el interior del ojo y actúan inhibiendo el factor de crecimiento endotelial vascular (anti-VEGF) para impedir la formación de nuevos vasos sanguíneos anómalos. De este modo, permiten frenar la enfermedad y lograr que la mayoría de pacientes puedan mantener e, incluso, recuperar la visión. Cuanto más precozmente se inicie el tratamiento, por lo general mejor será el pronóstico visual.
Respecto a la DMAE seca, actualmente no tiene un tratamiento efectivo, aunque hay estudios que están testando la aplicación de fármacos de inyección intravítrea para controlar su progresión en determinados pacientes. Por el momento, una opción que puede contribuir a ralentizar la DMAE seca es la prescripción por parte del oftalmólogo de determinados suplementos de vitaminas antioxidantes, que ayudan a proteger la retina.

















